Schuppenflechte oder Schuppenflechte bei Babys ist eine chronische Krankheit, die mit der Bildung von silbrig-weißen Papeln (Beulen) auf der Haut des Babys auftritt. Die Inzidenz der Psoriasis unter allen Dermatosen beträgt etwa 8%. Diese Krankheit tritt zwischen Gruppen von Kindern unterschiedlichen Alters auf, einschließlich Säuglingen und Neugeborenen, am häufigsten bei Mädchen. Die Krankheit zeichnet sich durch eine gewisse Saisonalität aus: Im Winter treten mehr Fälle von Psoriasis auf als im Sommer.
Die Krankheit ist nicht ansteckend, obwohl die Virustheorie ihres Ursprungs noch untersucht wird.
Ursachen der Krankheit
Der normale Reifezyklus der Hautzellen beträgt 30 Tage. Bei Psoriasis wird sie auf 4-5 Tage reduziert, was sich in der Bildung von Psoriasis-Plaques äußert. Mit der elektronenmikroskopischen Methode wurde festgestellt, dass an der gesunden Haut des Babys die gleichen Veränderungen vorhanden sind wie an den betroffenen Stellen. Auch bei Patienten mit Psoriasis zeigt sich eine Störung der Funktion des Nervensystems, des Hormonsystems, des Immunsystems, des Stoffwechsels (hauptsächlich enzymatisch und Fett) und anderer Veränderungen im Körper. Dies deutet darauf hin, dass Psoriasis eine systemische Erkrankung ist.
Es gibt drei Hauptgruppen von Ursachen für Psoriasis:
- Nachlass;
- Mittwoch;
- Infektionen.
Die Vererbung ist ein wichtiger Faktor bei der Entwicklung von Psoriasis. Dies wird durch die Untersuchung der Dermatose, die bei Zwillingen, bei Verwandten mehrerer Generationen auftritt, sowie durch biochemische Untersuchungen an gesunden Familienmitgliedern bestätigt. Ist ein Elternteil erkrankt, beträgt die Wahrscheinlichkeit, dass das Kind an Psoriasis leidet, 25 %, sind beide Elternteile erkrankt, beträgt die Wahrscheinlichkeit 60 – 75 %. Gleichzeitig bleibt die Art der Vererbung unklar und wird als multifaktoriell anerkannt.
Zu den Umweltfaktoren gehören saisonale Veränderungen, der Kontakt der Kleidung mit der Haut, die Auswirkungen von Stress auf die Psyche des Kindes, Beziehungen zu Gleichaltrigen. Indem Sie die Aufmerksamkeit der Kinder in einem Team auf ein krankes Kind lenken, sie wie ein "schwarzes Schaf" behandeln, den Kontakt aus Angst vor einer Ansteckung einschränken: All diese Faktoren können neue Exazerbationen hervorrufen, eine Zunahme der Hautläsionen . Die Psyche eines Kindes ist während der Pubertät aufgrund hormoneller Veränderungen besonders anfällig. Daher fällt ein großer Prozentsatz der Erkennung der Krankheit auf Jugendliche.
Die Beziehung zwischen genetischen und umweltbedingten Faktoren, die das Auftreten von Psoriasis auslösen, beträgt 65 % und 35 %.
Infektionen lösen allergisch-infektiöse Reaktionsmechanismen aus, die die Entwicklung einer Psoriasis auslösen können. So kann die Krankheit nach der übertragenen Grippe, Lungenentzündung, Pyelonephritis, Hepatitis auftreten. Auch die postinfektiöse Form der Erkrankung wird unterschieden. Es ist durch einen reichlichen papulösen Ausschlag in Form von Tropfen am ganzen Körper gekennzeichnet.
In einigen Fällen geht dem Einsetzen der Psoriasis ein Hauttrauma voraus.
Symptome
Psoriasis ist gekennzeichnet durch das Auftreten eines Hautausschlags in Form von roten Inselchen ("Plaques") mit silbrig-weißen Flecken, die leicht schuppig und juckend sind. Das Auftreten von Rissen in den Plaques kann von leichten Blutungen begleitet sein und ist mit einer zusätzlichen Infektion behaftet.
Äußerlich ähneln Psoriasis-Ausschläge bei Kindern denen bei Erwachsenen, es gibt jedoch einige Unterschiede. Für Kinder mit Psoriasis ist das Koebner-Syndrom sehr charakteristisch - das Auftreten von Hautausschlägen in den von Reizungen oder Läsionen betroffenen Bereichen.
Der Verlauf der Psoriasis im Kindesalter ist lang, mit Ausnahme einer günstigeren Form der tränenförmigen Erkrankung. Es gibt drei Stadien der Krankheit:
- progressiv;
- stationär;
- regressiv.
Das progressive Stadium ist durch die Bildung kleiner juckender Papeln gekennzeichnet, die von einem roten Rand umgeben sind. Lymphknoten können anschwellen und sich verdicken, insbesondere bei schwerer Psoriasis. In der stationären Phase hört das Wachstum der Hautausschläge auf, das Zentrum der Plaques wird abgeflacht und das Peeling nimmt ab. In der Regressionsphase lösen sich die Elemente des Hautausschlags auf und hinterlassen einen depigmentierten Rand (Voronov-Rand). Der Ausschlag hinterlässt hyper- oder hypopigmentierte Flecken.
Die Lokalisation von Psoriasis-Ausschlägen kann unterschiedlich sein. Am häufigsten ist die Haut an Ellbogen, Knien, Gesäß, Nabel und Kopfhaut betroffen. Jedes dritte Kind mit Schuppenflechte hat befallene Nägel (das sogenannte Fingerhut-Symptom, bei dem kleine Löcher auf den Nagelplatten erscheinen, ähnlich einer Fingerhutgrube). Plaques finden sich häufig in den Hautfalten. Auch die Schleimhäute, insbesondere die Zunge, sind betroffen und der Ausschlag kann Position und Form verändern („geographische Zunge"). Die Haut an den Handflächen und Plantarflächen des Fußes ist durch Hyperkeratose (Verdickung der oberen Epidermisschicht) gekennzeichnet. Das Gesicht ist weniger betroffen, der Ausschlag erscheint auf der Stirn und den Wangen und kann sich auf die Ohren ausbreiten.
Im Bluttest werden eine Zunahme der Gesamtproteinmenge und des Gammaglobulinspiegels, eine Abnahme des Albumin-Globulin-Koeffizienten und Verletzungen des Fettstoffwechsels festgestellt.
Formen der Psoriasis bei Säuglingen
- tropfenförmig;
- Platte;
- pustulöse;
- erythrodermisch;
- Schuppenflechte von Neugeborenen;
- Psoriasis-Arthritis.
Die häufigste Form istPsoriasis tropfen. . . Es äußert sich in Form von roten Beulen an Körper und Gliedmaßen, die nach kleineren Verletzungen sowie nach Infektionen (Otitis media, Nasopharyngitis, Grippe usw. ) auftreten. In einem Rachenabstrich zeigt eine zytologische Untersuchung Streptokokken. Die tropfenförmige Form der Psoriasis wird oft mit allergischen Reaktionen verwechselt.
Plaque-Psoriasis ist durch rote Hautausschläge mit klaren Rändern und einer dicken Schicht weißer Schuppen gekennzeichnet.
Die pustulöse oder pustulöse Form der Erkrankung ist selten. Das Auftreten von Pusteln kann durch Infektionen, Impfungen, Einnahme bestimmter Medikamente, Stress ausgelöst werden. Psoriasis pustulosa, die bei Neugeborenen auftritt, wird als Neugeborene bezeichnet.
Bei erythrodermaler Psoriasis erscheint die Haut des Babys vollständig rot; einige Bereiche der Haut können Plaque aufweisen. Hautmanifestationen gehen oft mit einer Erhöhung der Körpertemperatur und Gelenkschmerzen einher.
Pustulöse und erythrodermale Psoriasis können generalisierte Formen mit schwerem Verlauf annehmen. Sie benötigen eine Krankenhausbehandlung, um den Tod zu vermeiden.
Psoriasis bei Säuglingen wird auch als Windelpsoriasis bezeichnet. Die Diagnose ist schwierig, da Hautläsionen am häufigsten im Gesäßbereich auftreten und aufgrund von Hautreizungen durch Urin und Kot mit Dermatose verwechselt werden können.
Von Psoriasis-Arthritis sind etwa 10 % der Kinder mit Psoriasis betroffen. Die Gelenke schwellen an, die Muskeln versteifen sich, es treten Schmerzen in den Zehen, Knöcheln, Knien, Handgelenken auf. Konjunktivitis ist oft damit verbunden.
Normalerweise ändert sich der Verlauf jeder Form der Krankheit alle drei Monate. Im Sommer klingen die Symptome aufgrund der Sonneneinstrahlung oft ab.
Behandlung
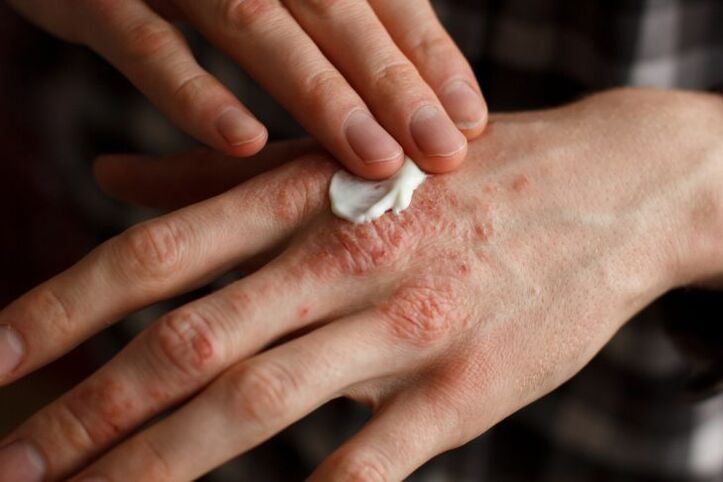
Es ist am besten, ein Kind mit Psoriasis zum ersten Mal ins Krankenhaus einzuweisen.
- Desensibilisierende Mittel (5 % Calciumgluconatlösung oder 10 % Calciumchloridlösung innen, 10 % Calciumgluconatlösung intramuskulär) und Beruhigungsmittel (Perlmuttinktur, Baldrian) werden verschrieben.
- Bei starkem Juckreiz sind Antihistaminika und Beruhigungsmittel angebracht.
- Vitamine der Gruppe B werden intramuskulär für 10-20 Injektionen gezeigt: B6 (Pyridoxin), B12 (Cyanocobalamin), B2 (Riboflavin); innen: B15 (Pangaminsäure), B9 (Folsäure), A (Retinol) und C (Ascorbinsäure).
- Um die Abwehrkräfte des Körpers zu aktivieren, werden Medikamente mit pyrogenen Eigenschaften (erhöht die Temperatur) verwendet. Sie normalisieren die Gefäßpermeabilität und verringern die Geschwindigkeit der epidermalen Zellteilung.
- Zeigen Sie wöchentliche Bluttransfusionen, die Einführung von Plasma und Albumin.
- Bei Unwirksamkeit der Behandlung sowie in schweren Fällen der Erkrankung kann der Arzt Glukokortikoide im Laufe von 2-3 Wochen verschreiben, mit einer allmählichen Verringerung der Dosis und anschließendem Absetzen des Arzneimittels. Die Dosierung wird individuell gewählt. Zytostatika werden Kindern aufgrund ihrer Toxizität nicht verschrieben.
- Zur Bekämpfung von Plaque an den Handflächen und Fußsohlen werden okklusive (versiegelte) Verbände mit Salicyl- und Schwefel-Teer-Salben verwendet.
- In den stationären und regressiven Stadien der Psoriasis werden Kindern UFOs, Beruhigungsbäder und Kräutermedizin verschrieben. Bewährt hat sich Sapropelextrakt, der in Form von Anwendungen oder Bädern verwendet wird.
Bei häufigen Erkältungen, die Psoriasis begleiten, ist es notwendig, die Infektionsquellen zu desinfizieren: Karies behandeln, Entwurmung durchführen, ggf. Tonsillektomie und Adenotomie durchführen. Ein wünschenswerter Schritt bei der Behandlung von Psoriasis ist die Spa-Behandlung.
Es sollte daran erinnert werden, dass Psoriasis eine chronische Krankheit ist, die durch Phasen der Exazerbation und Remission gekennzeichnet ist, und auf eine regelmäßige und langfristige Behandlung vorbereitet werden.
Das Kind muss einen gesunden Lebensstil vermitteln, ihm beibringen, mit Stress umzugehen, ruhig auf Angriffe von Gleichaltrigen reagieren. Besonders schwierig ist die Situation bei Kindern, deren Gesichtshaut betroffen ist. Alle Familienmitglieder sollten ein krankes Kind unterstützen, was ihm hilft, Komplexe zu vermeiden und als sozial angepasste Person zu wachsen.
An welchen Arzt soll man sich wenden
Psoriasis bei Kindern wird von einem Dermatologen behandelt. Wenn nicht nur die Haut, sondern auch die Gelenke betroffen sind, ist eine Konsultation bei einem Rheumatologen mit der Entwicklung einer Konjunktivitis angezeigt - einem Augenarzt. Es ist notwendig, chronische Infektionsherde zu desinfizieren, indem Sie einen Zahnarzt, einen Spezialisten für Infektionskrankheiten oder einen HNO-Arzt aufsuchen. Bei Schwierigkeiten bei der Differenzialdiagnose von Psoriasis und allergischen Erkrankungen ist die Kontaktaufnahme mit einem Allergologen erforderlich. Ein Ernährungsberater, Physiotherapeut und Psychologe unterstützen die Behandlung des Patienten.

























